心不全ってどんな病気かご存知ですか?
不整脈や弁膜症などのテレビCMでよく聞く病気と比べるとあまり馴染みがないかもしれませんが、心臓の病気との関係性はかなり強いです。
高齢化が進む日本では年々患者数が増加しており、日本循環器学会では2030年には130万人に達するとされています。このように病院が受け入れられないほどの心不全患者の爆発的増加=
「心不全パンデミック」と呼ばれる状態になることが医療現場では大変危惧されています。
そのため、「心不全」への理解と備えが重要になってきます。
この記事では心不全に関する基礎知識をできるだけわかりやすく解説します。
- 心不全とはどんな病気か
- 心不全の主な原因
- 心不全の初期症状と進行したときの症状
- 心不全の検査と治療
- 退院後の生活管理
- 医療費と公的制度
▶︎日本循環器学会 / 日本心不全学会合同 2025 年改訂版 心不全診療ガイドラインに
基づいて、理学療法士『ゆうゆう』が監修しています。
⚠️ 医療情報に関する注意
本サイトは医療情報の整理と解説を目的としており、特定の治療や医療行為を推奨するものではありません。症状や治療についての最終的な判断は、必ず主治医や医療機関にご相談ください。
心不全とはどんな病気?
心臓の働きと心不全の関係
心臓の役割を一言で言うなら『全身に血液を送り出すポンプ』です。
血液は酸素や栄養を運び、体の臓器が働くためにとても重要です。
心不全の定義
日本循環器学会 / 日本心不全学会合同ガイドライン 2025 年改訂版 心不全診療ガイドラインでは、心不全は以下のように定義されています。
「心不全」とは「心臓の構造・機能的な異常により,うっ血や心内圧上昇,
およびあるいは心拍出量低下や組織低灌流をきたし,呼吸困難,浮腫,
倦怠感などの症状や運動耐容能低下を呈する症候群」と定義される。
正直、わかりにくいですよね。
簡単にまとめると『病気などの何らかの理由で、心臓の血流を送り出すポンプとしての機能が低下したことで、息苦しさや足のむくみ等の日常生活に影響を与える多くの症状が見られるようになった状態』のことです。
心不全が増えている理由
心不全患者が増えている主な理由は次の2つです。
高齢化
病気がなくても高齢になると心臓の機能が低下し、心不全になる可能性が高まります。
特に日本は世界でも有数の高齢社会のため、年々患者数が増えています。
生活習慣病の増加
- 高血圧
- 糖尿病
- 脂質異常症
- 肥満
などの生活習慣病は心筋梗塞や狭心症といった心臓の病気になる可能性を高めます。
これらの心臓の病気を発症することで、治療が完了しても心臓にはダメージが残り、
後々心不全になる人が増えています。
心不全の主な原因
心不全は一つの病気ではなく、さまざまな病気の結果として起こる状態です。
虚血性心疾患(心筋梗塞)
虚血性心疾患(心筋梗塞など)は、日本での心不全の最大の原因疾患です。
心筋梗塞とは、心臓に栄養や酸素を送るための血管(冠動脈)が詰まってしまい、心臓がダメージを受けることでポンプ機能を著しく低下させてしまう病気です。
不整脈
不整脈は心不全との関連性が強く、お互いに影響を与えることで心臓のポンプ機能を低下させます。
特に脈が早くなるタイプの不整脈は、脈がバラバラになったり速くなったりします。
これが長期にわたって起こり続けると心臓の機能が低下しやすくなり、血液を十分に送り出すことができなくなります。
弁膜症
心臓には血液を送り出すために弁があります。
その弁に異常があると
- 血液が逆流する
- 血液が流れにくくなる
などの問題が起こり、心不全の原因になります。
心筋症
心筋症は心臓の筋肉自体に異常が起きる病気です。
代表的なものに
- 拡張型心筋症:心臓の壁が薄くなり、血液を送り出す力が低下します。
- 肥大型心筋症:心臓の壁が厚くなり、一回で血液を送り出す量が低下します。
などの病気があります。
その他の原因
その他にも
- 高血圧症
- 糖尿病
- 慢性腎臓病(CKD)
- 肥満・メタボリックシンドローム
- 内分泌疾患(甲状腺機能亢進症・低下症、クッシング病、副腎不全など)
などが心不全の原因になることがあります。
生活習慣病は放置しておくと将来的に心不全の発症リスクを高めるため、生活習慣病にならないように生活習慣を整えることが重要です。
こちらの記事で今日からできる生活習慣病予防について詳しく解説しています。

✅ 心不全を予防するには生活習慣病
(高血圧症、糖尿病、脂質異常症)の
予防が重要とされています。
この記事では、具体的な生活習慣病
への取り組みについて解説しています。
心不全の症状
心不全では、次のような症状が見られることがあります。
初期症状
心不全の初期症状は、日常生活の中で「いつもと違う」と感じる微妙な変化として現れることが多いです。
初期症状はこのような形で現れます。
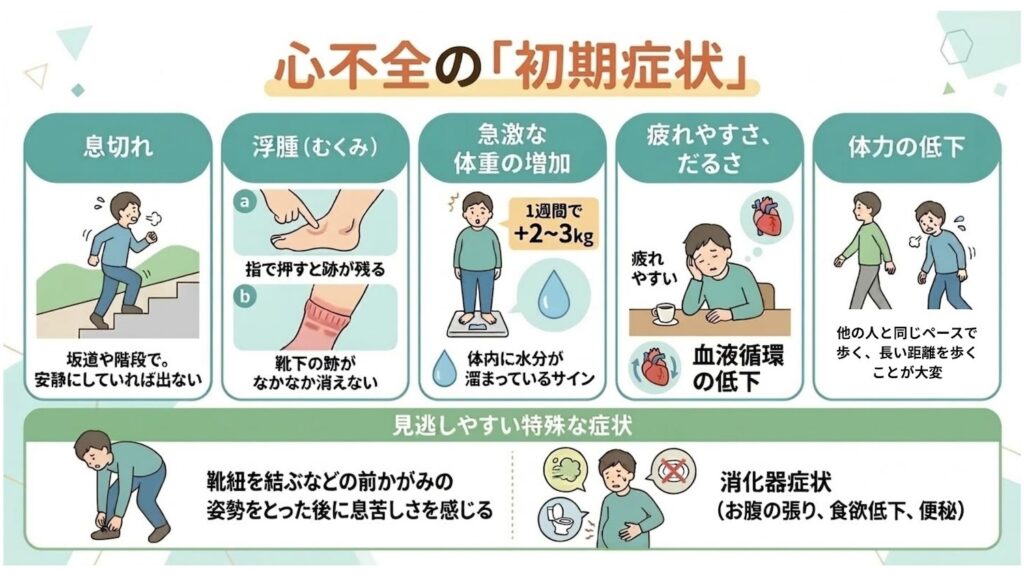
- 息切れ:初期は坂道や階段を登るときに出現し、安静にしていれば症状がない。
- 浮腫(むくみ):体内に水分が溜まり始めているサイン。足を指で押すと跡が残ったり、
靴下の跡がなかなか消えないといった変化が目安です。 - 急激な体重の増加:1週間で2〜3kg増加するような場合は体内に水分が溜まっているサイン。
- 疲れやすさ、だるさ:全身に血液を送る量が減ると「全身の倦怠感」や「疲れやすさ」を
感じやすくなる。 - 体力の低下:周囲の人と同じペースで歩いたり、長い距離を歩くことが辛く感じやすくなる。
これ以外にも見逃しやすい特殊な症状
- 前かがみの姿勢(靴紐を結ぶ、靴を履くなど)をとった際、数十秒以内に息苦しさを感じる。
- 消化器症状:お腹に水が溜まることで、「お腹の張り」、「食欲の低下」、「便秘」といった症状
が初期から現れることもあります。
すべてがそろうとは限らず、1つでも続くなら受診をお勧めします。
心不全の進行で見られる症状
息切れ
心不全では肺に水がたまりやすくなり、呼吸に関係する症状が見られるようになります。
初期の段階では、階段や坂道を上る時の息切れが見られたりします。
また進行すると安静にしていても息苦しいと感じたりする方が多いです。
突然の夜の息苦しさ
心不全の症状は運動時以外にも夜間に症状が出現することがあります。
特に夜に寝ている時
- 急に息苦しくなって目が覚める
- 咳が出たり、呼吸に合わせてゼーゼーという音がする
- 横になると息苦しくなるが、体を起こすと楽になる
これは心不全の悪化のサインになることがあります。
浮腫(むくみ)
心不全では水分が体内に溜まりやすくなります。
代表的な症状に足の浮腫(むくみ)があります。
浮腫(むくみ)は足のすねや足の甲に出やすく、指で押すと跡が残るようになります。
体重増加
心不全では短期間で体重が増えることがあります。
具体的には1週間で2〜3kg以上の体重増加が起こります。
この急激な体重増加は体の中に水が溜まっているサインです。
そのため、体重測定はとても重要な体調管理になります。
体のだるさ、疲れやすさ
心臓のポンプ機能が低下すると
体に十分な血液が届かなくなり、疲れやすくなります。
心不全の検査と診断
心不全の診断では、いくつかの検査を組み合わせて行います。
血液検査(BNPなど)
BNPは心臓に負担がかかったときに増えるホルモンです。
BNP値が高いと、心不全の可能性が高くなります。
心エコー
心エコーは超音波で心臓を調べる検査です。
次のようなことがわかります。
- 心臓の大きさ
- 心臓の動き
- 弁の異常
レントゲン
胸部レントゲンでは
- 心臓の大きさ
- 肺うっ血
などを確認できます。
心不全の治療
心不全の治療は、原因や重症度によって異なります。
薬物治療
薬物治療は主に死亡率の低下と、生活の質の向上を目的にしています。
心不全の基本治療薬の一例です。
- ACE阻害薬
- β遮断薬
- ミネラルコルチコイド受容体拮抗薬
- SGLT2阻害薬
- 利尿薬
カテーテル治療
カテーテル治療とは、開胸手術を行わずに足の付け根などの血管からカテーテルを挿入して行う治療です。
主に冠動脈が狭くなっている場合に、カテーテルで血管を広げる治療が行われます。
デバイス治療
デバイス治療では、心臓のリズムを監視し、必要に応じて電気刺激を与えるデバイスを体内に植え込みます。
重症心不全では
- ICD(植込み型除細動器)
- CRT(両心室ペーシング)
などの治療が行われることがあります。
心臓リハビリテーション
心臓リハビリテーションでは
- 運動療法:有酸素運動や筋力トレーニングなど
- 患者教育・セルフケア支援:病気への理解を深め、自己管理能力を高める
- 生活指導・心理的サポート:禁煙指導、ストレス管理、抑うつの改善など
を目的に行われます。
心不全の寿命と予後
心不全の予後は重症度や併存疾患、治療内容、退院後の生活管理によって大きく変わります。
心不全の4年生存率
日本循環器学会 / 日本心不全学会合同 2025 年改訂版 心不全診療ガイドラインでは、
心不全の増悪で入院した患者の約半数(49%)が4年以内に死亡すると報告されています。
死亡率に関しては個人差が大きく、治療や生活習慣を改めることで予後の改善も可能です。
実際に適切な管理で心臓の負担を減らし、長く元気に過ごしている方はたくさんいます。
心不全の重症度と予後
日本循環器学会 / 日本心不全学会合同 2025 年改訂版 心不全診療ガイドラインでは、
心不全の進行度はステージA〜Dと定めており、予後に関しての報告もされています。
- ステージA・B:症状はない段階。将来の心不全発症を予防するために重要な時期。
- ステージC:心不全の症状が出た状態。この時期から4年生存率が約半数に低下する。
- ステージD:あらゆる標準的な治療を行っても改善しない最重症の状態。
心臓移植などを検討する時期。
『1年死亡率は25~75%』と極めて高く、予後不良とされています。
死亡率に関しては個人差が大きく、治療や生活習慣を改めることで予後の改善も可能です。
ステージCの方でも、適切な管理で心臓の負担を減らし、長く元気に過ごしている方はたくさんいます。
寿命を延ばす生活習慣
心不全は「よくなったり悪くなったりを繰り返しながら徐々に悪化する」病気であり、心不全の増悪による入院回数が多くなるほど、予後は悪化して寿命を縮める可能性が高まります。
心不全の進行を遅らせるためには
- 体重管理
- 適切な運動
- 減塩
などの生活習慣を整えていくことが重要となります。
✅ 心不全にならないように気をつけている方へ
継続が難しいと感じやすい「運動」や「減塩」、「体重管理」などの
生活習慣を続けるためのコツなどは、こちらのまとめ記事の方で解説しています。

✅ 運動習慣、生活習慣病、体重管理、
減塩、ストレス、禁煙、飲酒などの
心不全の生活管理について全体像を
知りたい方にオススメです!
退院後の生活管理(最重要)
心不全では退院後の生活管理がとても重要です。
体重管理
毎日体重を測ることで
- 体液の増加
- 心不全の悪化
に早く気づくことができます。
✅ 健康ために体重を意識している方へ
「心不全悪化を早期に発見するためのご自宅でできる体重管理」については、
こちらの記事で解説しています。

✅ 心不全予防には、適正な体重管理が
予防に重要とされています。
この記事では、適正な体重管理への
取り組みについて解説しています。
減塩
塩分を摂りすぎると
体に水分がたまりやすくなります。
一般的には、1日の塩分摂取量は6g未満が推奨されています。
✅ 減塩に取り組まれている方、これから減塩を始める方へ
将来的に心不全へ発展しやすい高血圧症を予防するために減塩することが推奨されています。
減塩を継続するためのオススメの方法はこちらの記事で解説しています。

✅ 減塩を心がけるだけでも、高血圧や
心不全予防の効果が期待できます。
この記事では、減塩と水分管理について
詳しく解説しています。
運動
適切な運動は
- 体力向上
- 再入院予防
に役立ちます。
✅ 運動不足を指摘された方へ
心不全を予防するためには適切な運動をすることが推奨されています。
しかし、「どんな運動をすれば良いのか?」
「どのぐらいまで運動をしたら良いのか?」と疑問に思う方もいらっしゃると思います。
こちらの記事では「適切な運動」と「心臓に負担を強いる避けるべき運動」について解説しています。

✅ 心不全患者が避けるべき運動について
ご存知ですか?
この記事では、避けるべき運動について
詳しく解説しています。

✅ 心不全の方でもどのぐらいの
運動強度なら安全か?
中止すべき目安と危険なサインに
ついては、こちらで解説しています。
水分管理
水分摂取量は患者ごとに異なります。
医師の指示に従うことが重要です。
✅ 水分管理について指導を受けた方へ
心不全という病気の特性上、過剰な水分摂取は心臓に負担をかけてしまいます。
こちらの記事では体に水分を溜め込んでしまう作用をもつ塩分と一緒に水分管理について解説しています。

✅ 減塩を心がけるだけでも、高血圧や
心不全予防の効果が期待できます。
この記事では、減塩と水分管理について
詳しく解説しています。
再入院予防
心不全は再入院率が高い病気です。
生活管理を続けることがとても重要です。
✅ 心不全で再入院することが不安な方へ
心不全は退院後も生活習慣の乱れなどで再発をしやすいとされています。
もし、心不全が悪化しても早期に治療を開始することで身体的、金銭的に負担を減らすことができます。
自宅でいち早く心不全悪化を発見するためのセルフモニタングの方法についてはこちらの記事で解説しています。

✅ 再入院予防には、心不全悪化のサインを
早期に発見することが重要です!
こちらの記事は再入院に不安がある方に
オススメです!
飲酒
アルコールには、「利尿作用による脱水・電解質の乱れ」や「心臓の筋肉を弱らせる」効果があるとされています。
✅ 禁酒を始めようか迷っている方へ
心不全を予防するためには、アルコールと上手な付き合い方をすることが望ましいです。
この記事では「飲酒による体への影響」や「禁酒するための具体的な方法」について解説しています。

✅ 心不全を予防するためには、
お酒との付き合い方がとても重要です。
この記事では、適切なお酒の付き合い方
について解説しています。
✅ 禁酒がつらい方へ
心不全の管理では飲酒を控えることが大切ですが、
長年の習慣を急に変えるのは簡単ではありません。
無理に我慢し続けるよりも、
まずは普段のお酒をノンアルコール飲料に置き換える方法もあります。

「禁酒がつらい」と感じている方へ
お酒の代替手段として、ノンアルコール
飲料という選択肢もあります。
この記事では、禁酒を続ける工夫として、ノンアルコール飲料の選び方を解説しています。
心不全の医療費と制度
心不全では医療費の負担が大きくなることがあります。
日本にはいくつかの公的制度があります。
高額療養費制度
入院費や手術などの医療費が一定額を超えた場合、所得に応じて自己負担額が軽減される制度です。

✅ 医療費の自己負担を減らす
「高額療養費制度」について
ご存知ですか?
この記事では、「高額療養費制度や
その申請方法」、「制度の対象」について
詳しく解説しています。
傷病手当金
会社員などが病気で働けない場合に給与の一部が支給される制度です。

✅ 病気で働けなくなった時の支給される
「傷病手当金」についてご存知ですか?
条件を満たせば、最長1年6か月、
生活費の一部を保障してもらえ制度です。
この記事では、「傷病手当金」や
「支給を受けるための条件や注意点」
について詳しく解説しています。
障害年金
心不全の重症度によっては、障害年金の対象になることがあります。

✅ 後遺症で働けなくなった時に支給される
「障害年金」についてご存知ですか?
現役世代でも条件を満たせば受け取れる
公的制度です。
この記事では、「障害年金」や
「支給を受けるための条件や注意点」
について詳しく解説しています。
介護保険
日常生活に支援が必要な場合、訪問看護や訪問介護などの介護保険サービスを利用できます。

✅ 「介護保険」を耳にする機会は
増えましたが、特定疾病の方は40歳から
申請できるとご存知ですか?
この記事では、「介護保険」や
「申請を受けるための条件や注意点」、
「利用できるサービス」について
詳しく解説しています。
心不全Q&A
心不全は治る病気ですか?
心不全は慢性的な病気であり、完全に治ることは難しい場合が多いです。
しかし、適切な治療と生活管理によって、心不全と上手に付き合っていくことで
健康寿命を伸ばすことも可能です。
心不全になると寿命は短くなりますか?
心不全の重症度によって異なりますが、心不全による入退院を繰り返すたびに
心臓にはダメージが蓄積していくため、予後に大きな影響を与えると考えられています。
ただし、適切な治療と体調管理をすることで、心不全の進行を遅らせ長生きすることも可能だとされています。
心不全は運動しても大丈夫ですか?
医師の指示のもとで行う運動(ウォーキングなどの有酸素運動や筋力訓練)は推奨されています。
心不全患者が運動するメリットとしては、体力や身体機能の向上、生活の質と精神的ストレスの軽減、予後の改善と再入院の回避などがあり、結果的に死亡率を低下させる効果があることが示されています。
心不全の入院期間はどれくらいですか?
患者の状態によりますが、一般的には2〜3週間程度のことが多く、症状によってはさらに短期間の入院で済む場合もあります。
入院期間を短くするためには、リハビリテーションによる早期の離床や運動を行うことで、入院中の身体機能低下を最小限に予防することも可能です。
反対に入院が長期化するケースには、入院中に肺炎や感染症の合併、せん妄(一時的な脳障害)の発生などがあります。
心不全の食事で気をつけることは?
塩分の過剰摂取には注意が必要です。
塩分の摂り過ぎは、体に水が溜まる原因となり、心不全を急激に悪化させる可能性があります。
特に加工食品、漬物、みそ汁、丼物などは塩分が多いため注意しましょう。また過度な飲酒も心不全を悪化させる可能性があります。
心不全は再発しますか?
心不全は症状の増悪により入退院を繰り返しやすい病気です。
そのため退院後の生活管理が重要になります。
心不全の治療費はどのくらいですか?
入院中の治療費は検査や処置などによってばらつきがあり、一概にはお答えできません。
ガイドラインでは 国内の心不全患者1人あたりの年間医療費の平均値は年間約106万円とされています。
医療費の心配は多くの方が感じることだと思います。
日本には医療費の負担を軽減したり、働けなくなったときのための公的制度が多数あります。

✅ 病気になった時に利用できる
「高額療養費制度」
「傷病手当金」
「障害年金」
「介護保険」
などの公的制度についてまとめて
解説しています。
まとめ
心不全は、心臓の働きが低下することで
息切れやむくみなどの症状が起こる病気です。
高齢化とともに患者数は増えており、
今後も重要な医療課題とされています。
心不全では
- 適切な治療
- 退院後の生活管理
- 再入院予防
がとても重要です。
不安を感じたときは、
信頼できる情報をもとに理解を深めていくことが大切です。
参考資料
- 日本循環器学会 / 日本心不全学会合同 2025 年改訂版 心不全診療ガイドライン
- 厚生労働省 :高額療養費制度、傷病手当金関連情報



コメント